I. ĐẠI CƯƠNG
- Là một cấp cứu niệu khoa, thường gặp trong bệnh cảnh đa chấn thương
- Trong tổn thương hệ niệu dục thì chấn thương thận thường gặp nhấ Do lớp mỡ quanh thận và cơ quanh bụng mỏng hơn, khung xương sườn yếu hơn, khoang sau phúc mạc tương ứng lớn hơn người lớn
- Nguyên nhân chấn thương thường do chấn thương vào vùng hông lư Thận độc nhất cũng hay gặp do thận lớn bù trừ
- Phân độ: có 5 độ theo AAST(American Association for the Surgery of Trauma)
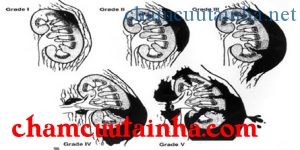
- Độ 1: tiểu máu vi thể hoặc đại thể, hematoma dưới vỏ bao, không trải rộng và không tổn thương xé rách nhu mô.
- Độ 2: khối máu tụ trong cân Gerota, tổn thương phần vỏ <1cm
- Độ 3: tổn thương >1cm vùng vỏ thận
- Độ 4: tổn thương trải rộng xuyên qua vỏ, tủy và hệ thống ống góp, tổn thương mạch máu thận đang chảy máu.
- Độ 5: vỡ hoàn toàn thận, cuống thận bị đứt lìa.
II. CHẨN ĐOÁN
1. Triệu chứng
- Cơ chế chấn thương: tai nạn xe, té ngã, bị đánh…
- Đau bụng cấp (hông lưng).
- Triệu chứng mất máu cấp
- Tiểu máu vi thể hoặc đại thể.
- Cầu bàng quang (+) trong trường hợp chấn thương nặng
- Khám lâm sàng có hố thắt lưng đầy, hematoma vùng hông lưng, bụng chướng
- Biểu hiện của chấn thương các tạng khác trong ổ bụng (gan, lách, thủng tạng rỗng)…
2. Cận lâm sàng
- Huyết đồ: Hct, hb
- Chức năng đông máu.
- Chức năng thận
- Tổng phân tích nước tiểu: màu sắc, bạch cầu, hồng cầu, pH, protein, cặn lắng
- Siêu âm: độ nhạy thấp so với CT scan (25 -70%), khối máu tụ, dịch ổ bụng, gợi ý một số thương tổn khác trong ổ bụng, khảo sát thân đối bên…
- UIV: ngày nay đã được thay thế bởi CT
- CT scan (trong trường hợp huyết động học ổn đinh) độ nhạy và đặc hiệu cao giúp đánh giá tốt nhất mức độ tổn thương nhu mô, kích thước, vị trí của hematoma sau phúc mạc, tiên lượng được diễn tiến của chấn thương, các thương tổn phối hợp trong ổ bụng
- Xạ hình thận: đánh giá chức năng thận hai bên.
- Chẩn đoán xác định: Lâm sàng + Cận lâm sàng (CT scan).
- Chẩn đoán phân biệt .
Sốc chấn thương và sốc mất máu do các nguyên nhân khác.
Tiểu máu không chấn thương thận.
III. ĐIỀU TRỊ
1. Nguyên tắc điều trị
- Điều trị shock và các chấn thương đe dọa tính mạng trước
- Điều trị các tổn thương phối hợp
- Điều trị tổn thương tại thận
2. Điều trị nội khoa bảo tồn
- Áp dụng cho độ I-III: nghỉ ngơi tại giường và theo dõi (7 – 14 ngày), hồi sức, truyền máu, chống nhiễm trùng, tránh bón, điều chỉnh nước, điện giải
3. Điều trị ngoại
Chỉ định: tương đối hơn là tuyệt đối
- Huyết động không ổn định – điều trị nội thất bại: chảy máu dai dẳng đe dọa tính mạng, khối máu tụ sau phúc mạc lan rộng, có mạch đập
- Có rách và chảy nước tiểu ra ngoài (Urinary extravasation): có thể chọc hút dẫn lưu dưới siêu âm thậm chí độ IV, hoặc mổ thám sát nếu nghĩ đứt niệu quản/rách bể thận
- Chấn thương độ Nếu huyết động ổn định, xem có tổn thương phối hợp không.
+ Nếu có mở bụng thám sát, đi đường giữa, xử lý tổn thương phối hợp + cắt thận.
+ Nếu không có tổn thương phối hợp thì không cần cắt thận ngay.
- Có tổn thương mạch máu.
Nguyên tắc phẫu thuật:
- Hồi sức chống shock trước khi can thiệp phẫu thuật, hoặc vừa hồi sức vừa phẫu thuật trong trường hợp có tổn thương mạch máu lớn
- Xử lí thương tổn tại thận và các thương tổn kết hợp trong ổ bụng
- Xử lí tắc nghẽn (thường tổn thương tắc nghẽn mạch máu thận, thận không sống quá 12 giờ).
- Thời điểm phẫu thuật: trong trường hợp mổ cấp cứu (độ V hoặc có tổn thương phối hợp): sau khi hồi sức ổn đị Trong trường hợp phẫu thuật trì hoãn (tổn thương độ IV, urinoma): từ ngày thứ 7 trở đi.
4. Kỹ thuật
- Cắt thận: nếu tổn thương quá nặng hoặc đứt rời cuống thận, chú ý tổn thương phối hợp như tá tràng, tụy, TM chủ.
- Cắt thận bán phần: chú ý khâu đài bể thận tránh rò nước tiểu
Khâu nhu mô thận chú ý giữ vỏ bao thận.
- Giải quyết các thương tổn trong ổ bụng
5. Theo dõi
- Theo dõi tiểu máu đại thể và vi thể trong 4 tuần đầu tiên: tiểu máu đại thể chấm dứt, tiểu máu vi thể có thể kéo dài từ 2 – 4 tuần.
- Tiểu máu thứ phát không phải là hiếm gặp trong vài tuần đầu nhưng hiếm khi cần can thiệp
6. Biến chứng
Sớm:
– Khối áp–xe.
– Nhiễm trùng.
– Rò hệ niệu, urinoma.
Muộn:
– Tăng huyết áp.



